|
İÇ HASTALIKLARI Dergisi 2011; 18: 35-40
DERLEME
|
İnflamatuvar Bağırsak Hastalığı mı?
İrritabl Bağırsak Sendromu mu?
Inflammatory Bowel Disease or Irritable Bowel Syndrome?
Yrd. Doç. Dr. Ümit AKYÜZ1, Doç. Dr. Filiz AKYÜZ2
1 Yeditepe Üniversitesi Tıp Fakültesi, İç Hastalıkları Anabilim Dalı, Gastroenterohepatoloji Bilim Dalı, İstanbul
2 İstanbul Üniversitesi İstanbul Tıp Fakültesi, İç Hastalıkları Anabilim Dalı,
Gastroenterohepatoloji Bilim Dalı, İstanbul
ÖZET
İnflamatuvar bağırsak hastalığı ve irritabl bağırsak sendromu öncelikle her ikisinin de bağırsağı ilgilendirmesi nedeniyle benzer semptomları paylaşmaktadır. Ayırıcı tanı iki hastalığın özelliklerini iyi bilmekle mümkündür. Karşımıza ayrı ayrı gelebileceği gibi aynı hastada örtüşen hastalıklar şeklinde de görülebilir. Her iki hastalığın genç popülasyonu etkilemesi, irritabl bağırsak sendromunun klinik pratikte karşımıza çok çıkması ve inflamatuvar bağırsak hastalığının farklı klinik yelpazede görülebilmesi nedeniyle ayırıcı tanıları önemlidir. Anamnezde hastanın sorgusu, laboratuvarda inflamasyon varlığı ve şüpheli olgularda endoskopik ve histolojik bulgular tanıyı koydurmaktadır. Fonksiyonel bağırsak hastalığı tanısının aslında bir dışlama tanısı olduğunu ve takipte de dikkatli değerlendirmenin önemini unutmamak gerekir. Bugün için irritabl bağırsak sendromu fonksiyel, inflamatuvar bağırsak hastalığı organik bir hastalıktır. Aşikar bulgular varlığında ayırım kolaydır, silik bulguları olan olgular takip edilmelidir. Alarm bulguları mutlaka değerlendirilmelidir.
Anahtar Kelimeler: İnflamatuvar bağırsak, irritabl bağırsak
SUMMARY
Inflammatory bowel disease and irritable bowel syndrome share same symptoms because of they affect same organ. Differential diagnosis is possible to know the properties of two diseases. We can see separately or overlap form in the same patient. Differential diagnosis is important, because of both of the disease to affect young population, an increasing rate of irritable bowel sydrome and wide clinical spectrum of inflammatory bowel disease. History of patient, presence of inflammatory findings in laboratory results and endoscopic/histological findings help for the diagnosis. Functional bowel disease diagnosis is essentially a diagnosis of exclusion, and in follow-up should not forget the importance of careful assessment. For today, irritable bowel sydrome is a functional and inflammatory bowel disease is an organic disease. Distinction is easy in the presence of obvious findings; however undiagnostic findings should be followed. Alarm symptoms must be evaluated.
Key Words: Inflammatory bowel, irritable bowel
İnflamatuvar bağırsak hastalığı (İBH) ve irritabl bağırsak sendromu (İBS) öncelikle her ikisinin de bağırsağı ilgilendirmesi nedeniyle benzer semptomları paylaşmaktadır. Ayırıcı tanı, iki hastalığın özelliklerini iyi bilmekle mümkündür. Karşımıza ayrı ayrı gelebileceği gibi aynı hastada örtüşen hastalıklar şeklinde de görülebilir. Bu yazıda klinik ve laboratuvar ayırıcı tanı, ileri tetkikin ne zaman yapılacağı, örtüşen klinik durumlar ve İBS'nin inflamatuvar komponenti olup olmadığı tartışılacaktır.
Patogenezde Ortak Noktalar
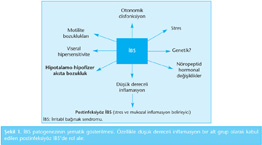
İBS ve İBH'nin kabul edilen patogenezleri birbirinden farklıdır. İBS patogenezinde motilite bozuklukları, viseral aşırı duyarlılık, otonomik disfonksiyon, viseral uyaranların santral merkezde farklı algılanması, hipotalamo-hipofizer aksta bozukluk, stres ve minimal inflamasyon (özellikle geçirilmiş akut gastroenterit sonrası gelişen postinfeksiyöz İBS'de) suçlanmaktadır (Şekil 1). İBS'de aile öyküsü varlığına rağmen bunun genetik geçişten ziyade çevresel faktörlerle ilişkili olduğu çalışmalarla gösterilmiştir. Patofizyolojide en önemli özelliklerden biri de doğal seyirdeki dalgalanmadır (1,2,3).
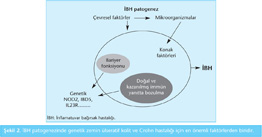
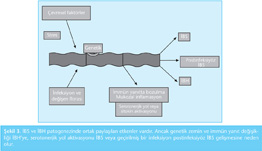
İBH patogenezinde konak faktörleri ve çevresel faktörler önemlidir. Ancak İBH'de genetik faktörlerin rolü artık kabul edilmektedir. Özellikle genetik zemini uygun bireylerde doğal ve kazanılmış immün yanıttaki bozulma ve intestinal bariyer fonksiyonunda değişme luminal faktörlerin de (bağırsak florası) etkisiyle İBH tetiklenmesinde önemli rol oynar (4) (Şekil 2). Her iki hastalığın patogenezi tamamen farklı görünmesine rağmen ortak bazı özellikler göze çarpmaktadır (Şekil 3). Çevresel faktörler, infeksiyon ve değişen bağırsak florası, İBS ve İBH tetiklenmesinde ortak paylaşılan tetikleyici etkenlerdir (5,6).
Klİnİk ve LaboratuVar AyIrIm
Her iki hastalık arasındaki temel fark İBS'nin fonksiyonel, İBH'nin ise organik bir hastalık olmasıdır. İBS'de de inflamasyon varlığı konusundaki çalışmalar son yıllarda artmakla birlikte, ciddi inflamasyonun olmadığı bilinmektedir. Sonuç olarak öncelikle semptomların organik mi fonksiyonel mi olduğunun ayırt edilmesi gerekir. Her zaman bu ayırım çok kolay olmayabilir. Aşağıdaki oranlarda görüldüğü gibi fonksiyonel bağırsak hastalıkları toplumda daha sıktır. Bu nedenle klinik pratikte daha sık karşılaşılmaktadır (7).

İBS yıllardır hekimlerin klinik pratiğinde problem olan bugün için fonksiyonel kabul edilen semptomlar topluluğudur. Aslında bir dışlama tanısıdır. Çünkü bağırsağı ilgilendiren pek çok hastalıkta da ishal, kabızlık, karın ağrısı, şişkinlik ve gaz gibi ortak semptomlar bulunmaktadır. Her iki hastalıkta da aslında kesin tanı koydurucu laboratuvar bulgusu yoktur. Klinik ve anamnez her iki hastalıkta da çok önemlidir. İBH'de görüntüleme ve patoloji tanı koymada yardımcıdır. Klasik olarak semptomların hastayı gece derin uykudan uyandırması, kilo kaybı, ateş, eklem ağrısı gibi ek semptomların varlığı, laboratuvarda anemi, inflamasyon göstergelerinin artmış olması [C-reaktif protein (CRP)≠, sedimentasyon≠, lökositoz, trombositoz] ve malabsorpsiyon bulgularının varlığı semptomların organik olduğunun işaretidir. Buna karşın sabaha karşı uyandırması ve diğer bulguların olmaması özellikle stresle ve yemekle semptomların artması fonksiyonel olduğunun göstergesidir (Tablo 1).
İBS, ciddi inflamasyon ve ülserlere yapısal bozukluklara neden olmazken; İBH, progresif mortalite ve morbiditeyi artıran bir hastalıktır (8). Ancak her ikisi de yaşam kalitesini bozan hastalıklardır (9,10).
Tüm bu ayırt edici özelliklerin yanında her iki hastalığın klinik özelliklerini bilmek tanı koymayı kolaylaştırır. İBS tanısı koymak ve literatürde dil birliği sağlamak amacıyla bazı tanı kriterleri oluşturulmuştur (Roma kriterleri III) (11).
Buna göre İBS; son üç aydır var olan, ayda en az üç gün olan, tekrarlayan karın ağrısı veya karında huzursuzluk ve rahatsızlık hissidir. Aşağıdakilerden en az ikisinin bulunması gereklidir:
• Defakasyonla rahatlama,
• Dışkılama sıklığında değişme,
• Dışkı şeklinde değişme.
(belirtiler tanıdan altı ay önce başlamalı, tam kriterleri son üç aydır doldurmalı).
Bunların yanında acil tuvalet ihtiyacı, mukus deşarjı, şişkinlik olması da İBS'yi destekleyen belirtilerdir. İBS esas baskın olan dışkı şekline göre dört alt tipe ayrılır:
• İBS-kabızlık (dışkılamanın > %25 sert dışkılama olması),
• İBS-ishal (dışkılamanın > %25 sulu, yumuşak dışkılama olması),
• İBS-mikst (alterne),
• İBS-sınıflanamayan.
Tanı; ağrı, bağırsak alışkanlığında ve dışkı şeklindeki değişmeye göre konulmaktadır. Roma kriterlerine göre hastayı değerlendirme %81 özgüllükte tanı koydurur (12). Karın ağrısı ve kabızlık varlığı daha çok fonksiyonel hastalıkta bulunurken, ishal daha çok organik hastalığın belirtisi olarak bulunmuştur (12). Yukarıda belirtilen organik hastalığı düşündüren bulgular İBS'de yoktur. Kadın hastalarda ek olarak genitoüriner belirtiler de eşlik edebilir (disparönia, ağrılı menstrüasyon). Patofizyolojisi viseral hiperaljezi, beyin-bağırsak aksında bozulma ve psikososyal bozuklukla açıklanmaktadır. Bu nedenle uyku bozuklukları, anksiyete ve mizaç değişiklikleri sıklıkla eşlik eden bulgulardır.
Sonuç olarak, İBS'de anamnez ve yukarıda belirtildiği gibi diğer hastalıkları dışlayarak tanı konulmaktadır. Tanı konulduktan sonra uzun takip önemlidir. Yapılan bir çalışmada, Roma kriterlerine göre tanı konulan 112 hasta 29 yıl takip edilmiştir. Sadece 10 hastada organik hastalık gelişmiştir. Bunların sadece dördünde gastrointestinal sistem kanseri gelişmiş, hiçbirinde İBH gelişmemiştir (13,14,15).
İBH'de semptomlardaki değişkenlik, endoskopik bulguların atipik veya silik olması nedeniyle tanı altı ay ile bir yıl arasında gecikebilir. Ülseratif kolit karın ağrısı, kanlı ishal ve mukuslu dışkılamayla başvururken, Crohn hastalığı karın ağrısı, ishal, kilo kaybıyla karşımıza gelir. Ayrıca, en sık eklem bulguları ve cilt bulguları olmak üzere ekstraintestinal tutulumla ilişkili semptomlar da bulunabilir. Crohn'da ileum ve ileoçekal bölge sıklıkla tutulmuşken, ülseratif kolit sadece kolonun hastalığıdır.
Laboratuvarda inflamasyon göstergelerinin artmış olması İBH lehine alınmalıdır. Crohn hastalığında transmural tutulumu nedeniyle CRP daha anlamlı yüksektir, ancak 1/3 olguda aktif olmamasına rağmen CRP yüksek olabilir. Tam tersi 1/3 olguda da aktif hastalığa rağmen CRP normal olabilir. Hafif aktiviteli olgularda eritrosit sedimentasyon hızı artmaz.
İBH tanısı içinde standart bir biyokimya testi yoktur. Tipik olarak tanı klinik belirtiler, endoskopik ve histolojik bulgularla konulur. Hafif aktiviteli hastalıkta özellikle İBS ile ayırım kolay olmayabilir.
Ayırımda yararı olabilecek noninvaziv dışkı ve serum otoantikor testleri kullanılabilir. Dışkıda kalprotektin (granülosit içindeki proteindir, dışkıda artması bağırsak mukozasında nötrofil migrasyonunun olduğunu gösterir) ve laktoferrin (polimorfonükleer lökosit içindeki demir bağlayan granüldür, intestinal inflamasyonla artar) intestinal inflamasyonun varlığını gösterir. Ülseratif kolitte bunların pozitifliği, Crohn hastalığına göre daha fazladır. Kalprotektinin, sınır değer 10 mg/L olmak üzere %79 özgüllük ve %89 duyarlılıkla ayırıcı tanıda yararlı olabileceği gösterilmiştir (12). ASCA ve pANCA sağlıklı toplumda %0-5'tir. ASCA ve pANCA %73 doğrulukta ülseratif kolit ve Crohn ayırımına yardımcıdır. Ancak İBS ve İBH ayırımında tanısal değildir. Dışkı ve serum otoantikorlarının (PANCA, ASCA) birlikte bakılması ortalama %80-90'lık doğruluk oranında İBS ve İBH ayırımını sağlayabilir (16). Ancak bunlar pratikte her yerde bakılması mümkün olmayan testlerdir.
Özet olarak kronik tekrarlayan karın ağrısında alarm semptomları yoksa ve Roma kriterlerine uygunsa semptomatik tedaviyle takip önerilmektedir. Devam eden, tedaviye dirençli fonksiyonel tip semptomlarda, > 50 yaş kolonoskopi, < 50 yaş sigmoidoskopi yapılması önerilmektedir. Ancak pratikte karşımıza, geçmeyen belirtilerle başvuran her hastada bir kez endoskopik inceleme yapma hakkımız vardır. Bu, hastayı rahatlatmak açısından da önemlidir. Bazen alarm bulguları ortaya çıktığında geç kalınmış olabilir.
Takip çok önemlidir. Çünkü, fonksiyonel hastalıklarda kümülatif Crohn gelişme oranı İBS'de fonksiyonel dispepsiye göre anlamlı olarak yüksek bulunmuştur (p< 0.0001). Özellikle ishal ön planda olan olgularda daha önemlidir (17,18). Öte yandan hafif aktiviteli, silik bulguları olan Crohn hastalığını atlamak ve İBS gibi tedavi etmek hasta açısından ciddi bir kayıp olmamaktadır. Çünkü Crohn hastalığında bugün hastalığın doğal seyrini değiştirecek medikal tedaviler bulunmamaktadır. Tedavideki amaç semptomları düzeltmektir.
ÖrtÜŞen Klİnİk Durumlar
İBH tanısı almış bir hastada İBS semptomları bulunabilir. Ansari ve arkadaşlarının yaptığı çalışmada İBS semptomlarının remisyonda ülseratif kolit hastalarında (%46) kontrol grubuna (%13) göre anlamlı olarak yüksek olduğunu saptamışlardır (p< 0.001) (19). Simren ve arkadaşları da İBH'de İBS semptomlarının 2-3 kat yüksek olduğunu, ancak bu durumun daha çok psikososyal faktörlerle ilişkili olduğunu göstermişlerdir (20).
Öte yandan İBH'de inflamasyonla uyarıların algılanması, motilite ve sekresyon değişmektedir. Submukozal ve myenterik sinir pleksuslarında da hipertrofi, hiperplazi ve dejenerasyon gösterilmiştir. Tüm bu değişiklikler nöromatöz değişiklikler olarak adlandırılmaktadır (21). Bu nedenle, bunun gerçekten örtüşen hastalık mı olduğu, yoksa enterik sinir sistemi inflamasyonu nedeniyle değişen motor aktiviteye mi bağlı olduğunu ayırmak kolay değildir. Hastalık remisyonda bile olsa bozulan motor aktivite geç düzelmektedir. Bu gibi durumlarda tedaviyi her iki hastalığa yönelik uygulamak yararlıdır. Postinfeksiyöz İBS'de kontrol grubuna göre enterokromaffin hücre artışı, lamina propriada T lenfosit artışı ve mast hücre artışı olduğu gösterilmiştir. Ayrıca, İBS ishal formunda da kontrol grubuna göre mast hücrelerinde artış olduğu gösterilmiştir (22). Özellikle postinfeksiyöz İBS'de geçirilmiş infeksiyonun devam eden minimal inflamasyonu İBS patogenezinde önemlidir. Enterik sinirlerin proksimalinde mast hücre artışı (İBS-ishal formunda) semptomlarla ilişkili bulunmuştur. Ancak, Chang ve arkadaşları İBS'de rektal algılamada artış, ülseratif kolitte ise azalma olduğunu göstermiştir (23). Dolayısıyla düşük dereceli inflamasyonun semptomlardan sorumlu olamayacağı gösterilmiştir. Örtüşen klinik durum üç şekilde açıklanabilir;
1. İki farklı hastalığın birlikteliği,
2. Remisyondaki İBH'de stres,
3. İBH'de inflamasyon ve enterik pleksuslarda viseral hipersensitivitenin varlığı.
Özet olarak; her iki hastalığın genç popülasyonu etkilemesi, İBS'nin klinik pratikte karşımıza çok çıkması, İBH'nin farklı klinik yelpazede görülebilmesi nedeniyle ayırıcı tanıları önemlidir. Anamnezde hastanın sorgusu, laboratuvarda inflamasyon varlığı ve şüpheli olgularda endoskopik ve histolojik bulgular tanıyı koydurmaktadır. Fonksiyonel bağırsak hastalığı tanısının aslında bir dışlama tanısı olduğunu ve takipte de dikkatli değerlendirmenin önemini unutmamak gerekir. Bugün için İBS fonksiyonel, İBH organik bir hastalıktır. Aşikar bulgular varlığında ayırım kolaydır, silik bulguları olan olgular takip edilmelidir. Alarm bulguları mutlaka değerlendirilmelidir. İBS'nin bazı alt gruplarında minimal inflamasyon patogenezde önemlidir. İnflamasyonun ciddiyeti İBH'yi bu gruptan ayırmaktadır.
KAYNAKLAR
- Quigley EM. Disturbances of motility and visceral hypersensitivity in irritable bowel syndrome: biological markers or epiphenomenon. Gastroenterol Clin North Am 2005; 34: 221-33. [Özet]
- Ohman L, Simrén M. New insights into the pathogenesis and pathophysiology of irritable bowel syndrome. Dig Liver Dis 2007; 39: 201-15. [Özet]
- Hotoleanu C, Popp R, Trifa AP, Nedelcu L, Dumitrascu DL. Genetic determination of irritable bowel syndrome. World J Gastroenterol 2008; 14: 6636-40. [Özet] [Tam Metin] [PDF]
- Xavier RJ, Podolsky DK. Unravelling the pathogenesis of inflammatory bowel disease. Nature 2007; 448: 427-34. [Özet]
- Grover M, Herfarth H, Drossman DA. The functional-organic dichotomy: postinfectious irritable bowel syndrome and inflammatory bowel disease-irritable bowel syndrome. Clin Gastroenterol Hepatol 2009; 7: 48-53. [Özet]
- Quigley EM. Irritable bowel syndrome and inflammatory bowel disease: interrelated diseases? Chin J Dig Dis 2005; 6: 122-32. [Özet]
- Irvine EJ. Organic bowel disease. In: Corazziari E (ed). Diarrhoeal illness and anal incontinence control in functional intestinal disorders. 1st ed. MESSAGGI 2006, 107-120. [Özet]
- Owens DM, Nelson DK, Talley NJ. The irritable bowel syndrome: long-term prognosis and the physician-patient interaction. Ann Intern Med 1995; 122: 107-12. [Özet]
- Park JM, Choi MG, Kim YS, Choi CH, Choi SC, Hong SJ, et al. Quality of life of patients with irritable bowel syndrome in Korea. Qual Life Res 2009; 18: 435-46. [Özet]
- Bernklev T, Jahnsen J, Henriksen M, Lygren I, Aadland E, Sauar J, et al. Relationship between sick leave, unemployment, disability, and health-related quality of life in patients with inflammatory bowel disease. Inflamm Bowel Dis 2006; 12: 402-12.
- Longstreth GF, Thompson WG, Chey WD, Houghton LA, Mearin F, Spiller RC. Functional bowel disorders. Gastroenterology 2006; 130: 1480-91. [Özet]
- Tibble JA, Sigthorsson G, Foster R, Forgacs I, Bjarnason I. Use of surrogate markers of inflammation and Rome criteria to distinguish organic from nonorganic intestinal disease. Gastroenterology 2002; 123: 450-60. [Özet]
- Ohman L, Simrén M. Pathogenesis of IBS: role of inflammation, immunity and neuroimmune interactions. Nat Rev Gastroenterol Hepatol 2010; 7: 163-73. [Özet]
- Barbara G, De Giorgio R, Stanghellini V, Cremon C, Corinaldesi R. A role for inflammation in irritable bowel syndrome? Gut 2002; 51 (Suppl 1): i41-4. [Özet] [PDF]
- Bercik P, Verdu EF, Collins SM. Is irritable bowel syndrome a low-grade inflammatory bowel disease? Gastroenterol Clin North Am 2005; 34: 235-45. [Özet]
- Schoepfer AM, Trummler M, Seeholzer P, Seibold-Schmid B, Seibold F. Discriminating IBD from IBS: comparison of the test performance of fecal markers, blood leukocytes, CRP, and IBD antibodies. Inflamm Bowel Dis 2008; 14: 32-9. [Özet]
- Olbe L. Concept of Crohn's disease being conditioned by four main components, and irritable bowel syndrome being an incomplete Crohn's disease. Scand J Gastroenterol 2008; 43: 234-41. [Özet]
- Garcia Rodriguez LA, Ruigomez A, Wallander MA, Johansson S, Olbe L. Detection of colorectal tumor and inflammatory bowel disease during follow-up of patients with initial diagnosis of irritable bowel syndrome. Scand J Gastroenterol 2000; 35: 306-11. [Özet]
- Ansari R, Attari F, Razjouyan H, et al. Ulcerative colitis and irritable bowel syndrome: relationships with quality of life. Eur J Gastroenterol Hepatol 2008; 20: 46-50. [Özet]
- Simren M, Axelsson J, Gillberg R, Abrahamsson H, Svedlund J, Björnsson ES. Quality of life in inflammatory bowel disease in remission: the impact of IBS-like symptoms and associated psychological factors. Am J Gastroenterol 2002; 97: 389-96. [Özet]
- Geboes K, Collins S. Structural abnormalities of the nervous system in Crohn's disease and ulcerative colitis. Neurogastroenterol Motil 1998; 10: 189-202.
- Lee KJ, Kim YB, Kim JH, Kwon HC, Kim DK, Cho SW. The alteration of enterochromaffin cell, mast cell, and lamina propria T lymphocyte numbers in irritable bowel syndrome and its relationship with psychological factors. J Gastroenterol Hepatol 2008; 23: 1689-94. [Özet]
- Chang L, Munakata J, Mayer EA, Schmulson MJ, Johnson TD, Bernstein CN, et al. Perceptual responses in patients with inflammatory and functional bowel disease. Gut 2000; 47: 497-505. [Özet] [PDF]
Yazışma Adresi:
Yrd. Doç. Dr. Ümit AKYÜZ
Yeditepe Üniversitesi Endoskopi Laboratuvarı
Devlet Yolu Caddesi 34752 Kozyatağı, İSTANBUL
E-posta: akyuzfu@yahoo.com