Kronik Pankreatit
Uzm. Dr. Gürhan ŞİŞMAN1, Dr. Murat ÖZBALAK2, Prof. Dr. Hakan ŞENTÜRK3
1 İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi, İç Hastalıkları Anabilim Dalı,
Gastroenteroloji Bilim Dalı, İstanbul
2 İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi, İç Hastalıkları Anabilim Dalı, İstanbul
Kronik pankreatit, pankreasta kalıcı yapısal değişikliklere, endokrin ve ekzokrin fonksiyon bozukluklarına sebep olan inflamatuvar bir durumdur. Kronik ve kontrol altına alınamayan karın ağrısı bu sürece eşlik etmektedir. Son 30 yıl içerisinde tanı yöntemlerindeki gelişmeler ile birlikte kronik pankreatit tanısı daha sık konulmaktadır. Kronik pankreatit tanısı için değişik testlerden yararlanılırsa da tek başına tanısal değeri yüksek olan bir test yoktur. Kronik pankreatit tedavisinde komplikasyonlara yönelik endoskopik ve cerrahi yöntemlerin yanında ağrı palyasyonu ve emilim bozukluklarına yönelik replasman gibi medikal tedavi yaklaşımları da bulunmaktadır.
ETYOLOJİ
Kronik pankreatit, klinik olarak akut pankreatite çok benzediğinden ve değişik klinik prezantasyonlarla karşımıza çıktığından tanısı gecikmekte ve bazen de doğru tanı konulamamaktadır. Bu nedenle hastalığın gerçek prevalansı tam olarak bilinmemektedir (1,2). Japon çalışma grubu prevalansı kadınlarda 12/100.000, erkeklerde ise 45/100.000 olarak bildirmektedir (3). Tanı genellikle 35-55 yaşlar arasında konur. Çalışmaların çoğunda kronik alkol kullanımının olguların 2/3'ünden sorumlu olduğu gösterilmiştir. Bu hastaların çoğu 6 ile 12 yıl kadar her gün en az 150 g alkol tüketmektedir (3,4). Etyolojide genetik hastalıklar (örn. kistik fibrozis) ve anatomik defektler çocuklarda daha sık görülmektedir (5). Tablo 1'de TIGAR-O klasifikasyonu ile kronik pankreatit için risk faktörleri belirtilmiştir (6,7).
PATOFİZYOLOJİ
Hastalığın karakteristik özellikleri: İnflamasyon, glandüler atrofi, duktal değişiklikler ve fibrozistir (7,8). Toksinler ve oksidatif stres akut pankreatit tablosunu ortaya çıkarmaktadır. Eğer bu etki devam ederse profibrotik hücre olan satellit hücrelerin erken veya geç faz inflamatuvar yanıtı meydana gelmektedir. Bu durum kollajen birikimi, periasiner fibrozis ve kronik pankreatit ile sonuçlanmaktadır (2,5,9,10).
İdiyopatik kronik pankreatit ile birlikte olan bazı genetik mutasyonlar tanımlanmıştır (2,5,10). Katyonik tripsinojen gen (proteaz serin 1 ya da PRSS1) mutasyonu, kistik fibrozis kondüktans regülatör gen mutasyonu, serin proteaz inhibitor kazai tip 1 (SPINK) gen mutasyonu bunlardan bazılarıdır (11,12,13,14,15,).
Otoimmün pankreatit, tüm kronik pankreatit olgularının %5-6'sını oluşturur. İnsidans özellikle Japonya'da artış göstermektedir (16). Hastalık lenfositik infiltrasyon, fibrozis ve pankreatik disfonksiyon ile karakterizedir (17).
Görüldüğü üzere kronik pankreatit multifaktöriyel bir hastalıktır, hastalığın ortaya çıkışında iki mekanizma sorumlu tutulmaktadır. Birinci mekanizma; fonksiyonel ya da mekanik bir nedenin pankreatik bikarbonat sekresyonunu azaltmasıdır. Fonksiyonel nedenler genetik mutasyonlar zemininde ortaya çıkarken mekanik nedenler ise; tümör, striktür ya da oddi sfinkter disfonksiyonu sonucu olabilir (18). İkinci mekanizma ise pankreasın ekzokrin enzimlerinin pankreas dokusu içindeki erken aktivasyonudur. Böylece interstisyel yağ nekrozu ve hemoraji ortaya çıkmaktadır. Bu mekanizmaların etkisiyle perilobüler fibrozis, kanallarda şekil bozukluğu ve pankreatik sekresyonda değişiklik oluşmaktadır (8).
KLİNİK BULGULAR
Hastalar tekrarlayan akut pankreatit atakları ile karşımıza çıkabilir. Bu durum kronik abdominal ağrı ile sonuçlanabilir (7). Ağrı genellikle epigastriumdan sırta doğru yayılan ve oral alım ile artan karakterdedir. Bulantı ve kusma ağrıya eşlik edebilir, öne doğru eğilmeyle ağrı azalabilir (8). Pankreatik yetersizlik ortaya çıkmış olan bazı hastalarda ağrının spontan olarak ortadan kalkması "pankreatik burn-out" (Pankreatik tükenme) teorisi ile açıklanır (2,19,20). Hastalar steatore, malabsorpsiyon, vitamin eksikliği (A, D, E, K, B12), diyabet ya da kilo kaybı nedeniyle başvurabilir (1,4,19,21). Hastaların %10-20'si ağrı olmadan yalnızca ekzokrin yetersizlik tablosunda karşımıza gelebilir (1,4).
AYIRICI TANI
Etyolojisi aydınlatılamayan akut ya da kronik karın ağrısı olan hastalarda kronik pankreatit ihtimali akılda tutulmalıdır. Serum amilaz ve lipaz seviyesinin yükselmesi spesifik değildir (7). Bu enzimlerdeki yükselme; mezenter iskemisi, biliyer hastalıklar, peptik ülser komplikasyonları ve renal yetmezlik tablolarında da görülebilir. Tablo 2'de kronik pankreatit ayırıcı tanısı özetlenmiştir (2,4,22,23).
TANI TESTLERİ
Kronik pankreatitin ileri evrelerinde tanı klinik bulgular ve görüntüleme yöntemleriyle konulmaktadır. Erken evrede spesifik bir tanı testi yoktur. Her test hasta açısından riskleri ve yararları göz önüne alınarak değerlendirilmelidir. Tablo 3'te kronik pankreatit tanısında kullanılan testler özetlenmiştir (1,2,5,17,22,23.24).
1. Laboratuvar Testleri
Akut pankreatit atakları sırasında pankreatik enzim seviyeleri tipik olarak normalin üst sınırının üç katı veya daha fazla artmaktadır (22,23). Ancak ataklar arasında olguların çoğunda serum amilaz ve lipaz seviyeleri normal ya da hafif yükselmiş olarak bulunur (1). Biliyer obstrüksiyon meydana gelen hastalarda sarılık, serum alkalen fosfataz ve transaminaz seviyelerinde artış saptanabilir (22). Pankreatik fonksiyon testleri tanı için spesifik değildir ve yapılması oldukça güç olduğu için rutin olarak tavsiye edilmezler (1,2,5,19,24,25). Sekretin stimülasyon testi bu testler içinde en spesifik olan testtir (7).
2. Görüntüleme Yöntemleri
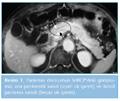
a. Ayakta direkt karın grafisi: Pankreasta kalsifikasyon saptanması patognomonik bir bulgudur (7).
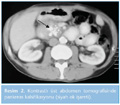
b. Kontrastlı abdomen tomografisi: Kronik pankreatit şüphesi olan hastalarda ilk olarak istenmesi gereken radyolojik incelemedir. Sensitivitesi %75 ile %90 arasında değişirken spesifisitesi %85'tir. Kalsifikasyon, psödokist, tromboz, psödoanevrizma, nekroz ve atrofi olup olmadığını saptamada yararlıdır (Resim 2) (2,5,19,26).
c. Manyetik rezonans (MR) ve manyetik rezonans kolanjiyopankreatografi (MRCP): Pankreas parankimini ve duktular sistemi değerlendirmekte diagnostik değeri endoskopik retrograd kolanjiyopankreatografi (ERCP)'ye eştir. Duyarlılık %85, özgüllük %100'dür. Noninvaziv olması, noniyonize radyasyon ve kontrast madde gerekliliği olmaması avantajlarıdır. Yan dalların değerlendirilmesinde ERCP'den daha az duyarlıdır (27,28).
d. ERCP: Tomografi ve pankreatik fonksiyon testleri normal olan erken evre kronik pakreatitte duyarlı bir inceleme yöntemidir. Duyarlılık %75-95 arasında değişirken özgüllük %90'dır. İnvaziv olması ve komplikasyon oranının nispeten fazla olması dezavantajlarıdır (5,19,27). Birçok çalışmada altın standart olarak kullanılmıştır.
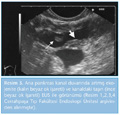
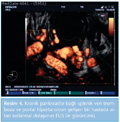
e. Endoskopik ultrasonografi (EUS): Kronik pankreatit tanısında son yıllarda kullanıma giren çok sensitif bir tanı testidir. ERCP yalnızca intraduktal sistemi değerlendirirken EUS parankimi de değerlendirdiğinden tanı koymada ERCP'den daha üstündür (8). Ayrıca ERCP'ye göre daha güvenli bir tanı aracıdır. ERCP sonrası post-ERCP pankreatit riski %6.7 iken EUS sonrası ciddi komplikasyon oranı yalnızca %0.5'in altındadır (29). EUS erken evre kronik pankreatiti değerlendirmek için de kullanılabilir. Pankreatik kitleler ve kistik lezyonlar tanımlanabilir ve bu lezyonlardan ince iğne aspirasyon biyopsisi (İİAB) imkanı sağlar (2,19,24,25,30,31). Bununla birlikte endosonografi merkezlerinin az olması ve eğitimli kişi sayısının yeterli olmaması bu tetkikten yararlanabilme açısından dezavantaj sayılabilir (32). ERCP ile karşılaştırıldığı bir çalışmada sensitivitesi %97, spesifisitesi %60, negatif prediktif değeri ise %75 olarak bulunmuştur (31). Kronik pankreatit tanısında kullanılan EUS kriterleri Tablo 4'te özetlenmiştir (8).
Kronik Pankreatit Şüphesi Olan Hastaya Yaklaşım
Kronik pankreatit hastaları değişik klinik prezantasyonlar ile karşımıza gelebilir. Kronik pankreatit hastalarına tanısal yaklaşım Şekil 1'de gösterilmiştir (2,5,19,21,22,23,24,25,26,27,28,29,30,31). Büyük kanal hastalığı (pankreatik kanal dilatasyonu 7 mm ya da daha geniş) olan olguların büyük kısmına karın tomografisi ile tanı konabilir (2,5,26). Taş, darlık ya da psödokisti olan olgularda duktal anatomiyi tanımlamak için ERCP veya cerrahiden önce EUS ya da MRCP yapılmalıdır (27,28). Erken evre ya da küçük kanal hastalığı (pankreatik kanal 7 mm'den daha dar) olanlarda başlangıçta tomografi ya da MR'de patolojik bulgu görülmeyebilir. Bu tip hastalara EUS ve pankreatik fonksiyon testleri yapılmalıdır (2,5,19,24,30). Pankreasta yer alan kistik ya da kitlesel oluşumdan EUS ile İİAB yapılmalı ve malignite ekarte edilmelidir. Kistik oluşumlardan elde edilen sıvı örneğinde CEA ve amilaz ölçümü yapılmalıdır (2,30). Kistten alınan sıvı örneklerinde amilaz ve tümör belirteçlerinin değerlerine göre ayırıcı tanı Tablo 5'te gösterilmiştir.
TEDAVİ
Kronik pankreatit tedavisinde medikal, endoskopik ve cerrahi tedavi yöntemleri uygulanmaktadır. Endoskopik ve cerrahi tedaviler sık uygulanmasına rağmen uzun dönem sonuçlarını medikal tedavi ile karşılaştıran çalışma sayısı oldukça azdır. Bundan dolayı hasta için tedaviye karar verirken her bir yöntemin risk ve yarar oranını iyi değerlendirmek gerekir (19). Kronik pankreatit hastalarında tedavide dikkat edilmesi gereken iki önemli nokta karın ağrısı ve malabsorpsiyondur. Malabsorpsiyon günümüzde pankreatik enzim tedavisi ile kontrol altına alınabilmektedir. Ağrı ise oldukça zor kontrol altına alınabilmektedir (32).
1. Medikal Tedavi
a. Malabsorpsiyon tedavisi: Kronik pankreatit hastalarında steatore tam düzeltilememesine rağmen, yağ absorpsiyonu artırılabilir, bu sayede hastalarda kilo artışı sağlanır, ishal ve steatore azalır. Lipaz seviyesi normalin %10'undan daha az seviyeye düşmedikçe bu hastalarda steatore meydana gelmez. Bu nokta pankreatik enzim desteği yapılması kararı aşamasında göz önüne alınmalıdır. Yağ emilimi tüm ince bağırsak boyunca gerçekleştiğinden lipaz içerikli enzim preparatlarının duodenum ya da jejunumda etkimesi klinik açıdan önem taşımamaktadır. Steatoresi olan hastalara her öğün öncesi iki kapsül yüksek lipaz içerikli bu ilaçların verilmesi tedavi için yeterlidir (8).
b. Ağrı tedavisi: Nonsteroid ilaçlar ve asetaminofen, narkotik analjezikler öncesi uygulanması gereken basamak tedavisinin temelini oluşturmaktadır. Bu hastalarda narkotik bağımlılığı bir tedavi sorunudur, hastalar yakından izlenmeli ve gereğinde ağrı ünitesiyle konsülte edilmelidir (7).
c. Antidepresan tedavi: Bu hastalarda eşlik eden depresyon ihtimali gözden kaçırılmamalı ve antidepresan tedavi açısından değerlendirme yapılmalıdır.
d. Pankreatik enzimler: Oral uygulanan pankreas enzim preparatlarının temel etki mekanizması, pankreas üzerindeki negatif geri bildirim ile olmaktadır. Kolesistokinin (CCK) salgılatan peptid, normal şartlar altında duodenumda pankreatik tripsin tarafından denatüre edilir. Kronik pankreatit hastalarında pankreasta asiner hücrelerde zedelenme olduğu için tripsin salgılanması bozuktur ve CCK salgılatan peptid denatüre edilemez. Bu durum CCK'nın salgılanmasının artışına ve dolayısıyla pankreatik enzim sekresyon gereğinden fazla olması nedeniyle ağrıya neden olmaktadır. Pankreatik enzimler oral alındığında ise CCK salgılatan peptid denatüre olur böylece CCK salgılanması azalır (35,36). Ağrı için uygulanan enzim preparatları malabsorpsiyon için uygulananlardan farklı olarak tablet tarzında olmalı ve papilla vateri bölgesine ulaştıklarında çözünmüş olmalıdır. Kronik pankreatit hastalarında ağrı tedavisinde pankreatik enzim desteğinin klinik sonuçları henüz netlik kazanmamıştır. Küçük kanal hastalığı olanlarda %70 oranında ağrı azalmasına neden olurken, büyük kanal hastalığı olanlarda bu oran %20 olarak bulunmuştur. Önerilen; eğer hasta küçük kanal hastalığı söz konusuysa tedaviye ilk bir ay pankreatik enzim desteğiyle başlanmalıdır (8).
e. Asit süpresyonu: H2 reseptör blokeri ya da proton pompa inhibitörü kullanılması pankreatik enzimlerin mide asidi tarafından inaktivasyonunu engeller. Bu ilaçların özellikle nonenterik kaplı preparatlar ile birlikte kullanılması önerilmez (8,19,37).
f. Oktreotid: Sentetik somatostatin analoğudur, uzun yarı ömre sahiptir ve subkütan yolla uygulanabilir. Obstrüksiyona bağlı olarak artmış olan pankreatik kanaldaki basıncı negatif geri bildirim ile ortadan kaldırır. Kronik pankreatit hastalarında CCK seviyesi artmıştır. Bu durum pankreatik sekresyon artışına neden olur. Oktreotid bu artışı baskılar (38).
g. Antioksidan tedavi: Bhardwaj ve arkadaşları kronik pankreatitli hastalarda bazı besin türlerinin (vitamin E, riboflavin, magnezyum, bakır, manganez ve sülfür) alımının azaldığını rapor etmişlerdir (39). Bu durum ağrı yüzünden yapılan diyet değişikliğine bağlanabilir (38). Kronik pankreatitli hastaların plazmalarında, tekrarlayan akut pankreatitli hastalar ile karşılaştırıldığında daha az miktarda selenyum, vitamin A ve E, beta-karoten ve ksantin saptanmıştır (40). Bu maddelerin eksikliği, oksidatif stres artışına katkıda bulunabilir. Artan oksidatif stres metabolik değişikliklere neden olur ve pankreatik iskemiyi artırır (38).
2. Endoskopik Tedavi
Endoskopik tedavideki temel amaç, pankreatik kanaldaki obstrüksiyonun ortadan kaldırılması, duktal hipertansiyonun azaltılması, sıvı koleksiyonunun drenajı ve ağrının ortadan kaldırılmasıdır. ERCP ile pankreatik striktürler, pankreatik duktal taşlar, psödokistler, fistüller ve safra yolu striktürleri tedavi edilebilir. EUS ile psödokist drenajı yapılabilir. Çölyak blokaj ağrının azaltılmasına yardımcı olabilir. Jejunal tüp uygulanması ile enteral beslenme ya da bağırsakların dinlenmesi ve pankreas sekresyonlarında azalma sağlanabilir (41).
3. Cerrahi Tedavi
Kronik pankreatit hastaların yaklaşık yarısında hayatlarının bir döneminde cerrahi işlem ihtiyacı doğar (1). Bu hastalar genellikle medikal ve endoskopik tedaviden yarar görmemiş ve sürekli ağrı yakınması olan hastalardır. Cerrahi tedavi ayrıca; striktürün neden olduğu obstrüksiyon, hemoraji ya da malignite şüphesi olan hastalara da uygulanabilir (2,19,42). Ana pankreatik kanal hastalıklarında dekompresyon prosedürleri yapılabilir (17). Lateral pankreatojejenostomi hastaların %60 ile %91'inde ağrıda azalma sağlamaktadır (2,43,44). Günümüzde yapılan çalışmalar cerrahi tedavinin uzun dönem sonuçlarının endoskopik yaklaşımlardan daha iyi olduğunu göstermektedir (46). Semptomatik, büyük ve komplike olan psödokistlerde kistoenterostomi ile %90 ile %100 başarı sağlanmaktadır (47). Rezektif operasyonlarda pankreatikoduodenoktomi (pilor ve duodenum korunarak gerçekleştirilen Whipple operasyonu), distal ya da total pankreatektomi yapılmaktadır. Whipple operasyonu kronik pankreatit hastalarında en çok uygulanan operasyondur. Hastaların %85'inde ağrı rahatlaması sağlarken mortalite oranı %3'ten daha azdır (48).
KOMPLİKASYONLAR
Bu hastalarda mortalite ve morbidite sebepleri; kontrol altına alınamayan ağrı, diyabet gelişmesi ve progresyonu ve pankreas kanseridir (19). Hastaların birçoğunda tanıdan yaklaşık beş yıl sonra diyabet gelişmektedir (4,9,20). Psödokistlerin birçoğu asemptomatiktir fakat %25-30 oranında rüptür, infeksiyon, intrakistik kanama ve striktürlere bağlı obstrüksiyona neden olabilir (28). Nadiren splenik ven trombozuna bağlı portal hipertansiyon ve gastrik varisler görülebilir. Splenik arterde psödoanevrizma meydana gelebilir. Akut pankreatit atakları pankreasta apse, nekroz, sepsis ve multiorgan yetmezliğine neden olabilir (23). Alkolik kronik pankreatit hastalarında pankreas kanseri gelişme riski 15 kat, kalıtsal pankreatit hastalarında ise 40 kat artmıştır (49). Kronik pankreatit komplikasyonları Tablo 6'da özetlenmiştir.
PROGNOZ ve SAĞKALIM
Kronik pankreatitte mortalite oranları değişkenlik göstermektedir. Mortalite daha çok pankreas kanseri gelişmesi ya da pankreatit komplikasyonları (apse, diyabet, üst gastrointestinal sistem kanaması) ile ilişkili olduğundan çalışmalardaki izlem süresi arttığında mortalite oranları da değişmektedir (50). Güncel çalışmalarda kronik pankreatit hastalarında iki yıllık mortalite %17, pankreasa spesifik mortalite oranı %15 olarak bildirilmektedir (51). Bu hastalarda ayrıca pankreas dışı gastrointestinal sistem kanserleri ve üst solunum yolu kanserlerinin de sıklığı artmıştır. Bu durumun nedeni kesin olarak bilinmese de ortak etyolojik faktörlerin rol oynadığı düşünülebilir (51). Alkolik kronik pankreatit hastalarında prognozun nonalkoliklere göre daha kötü olduğunu gösteren çalışmalar mevcuttur. Alkolün bırakılması mortaliteyi azaltmaktadır. Sigara da prognozu kötüleştiren temel faktörlerden biridir (51,52,53,54,55). Diyabet ve ağrı birlikteliği, hayat kalitesini düşürmektedir. Yapılan çalışmalarda diyabet de mortalite için bağımsız bir faktör olarak saptanmıştır (55). Cerrahi sonrası hastalarda malnütrisyon oluşması mortaliteyi artırmaktadır (50).
SONUÇ
Kronik karın ağrısı ile başvuran hastalarda ayırıcı tanıda kronik pankreatit mutlaka akılda bulundurulmalıdır. Etyolojide en önemli faktör halen alkol kullanımıdır. Tanı, anamnez, klinik ve radyolojik incelemelerin birlikte değerlendirilmesiyle konulur. Ancak son yıllarda endosonografinin kullanıma başlanmasıyla kronik pankreatit tanısında artış olmuştur. EUS kronik pankreatitin hem tanı hem de tedavisinde yeni bir sayfa açmıştır. Böylece gelecekte cerrahi girişimlere daha az ihtiyaç duyulacaktır.
KAYNAKLAR
- Steer ML, Waxman I, Freedman S. Chronic pancreatitis. N Engl J Med 1995; 332: 1482-90.
- Ahmed SA, Wray C, Rilo HL, Choe KA, Gelrud A, Howington JA, et al. Chronic pancreatitis: recent advances and ongoing challenges. Curr Probl Surg 2006; 43: 127-238.
- Lin Y, Tamakoshi A, Matsuno S, Takeda K, Hayakawa T, Kitagawa M, et al. Nationwide epidemiological survey of chronic pancreatitis in Japan. J Gastroenterol 2000; 35: 176-8. [Özet]
- Chen WX, Zhang WF, Li B, Lin HJ, Zhang X, Chen HT, et al. Clinical manifestations of patients with chronic pancreatitis. Hepatobiliary Pancreat Dis Int 2006; 5: 133-7. [Özet] [Tam metin] [PDF]
- Etemad B, Whitcomb DC. Chronic pancreatitis: diagnosis, classification, and new genetic developments. Gastroenterology 2001; 120: 682-707. [Özet]
- Trivedi CD, Pitchumoni CS. Drug-induced pancreatitis: an update. J Clin Gastroenterol 2005; 39: 709-16. [Özet]
- Nair RJ, Lawler L, Miller MR. Chronic pancreatitis. American Family Physician 2007; 11: 1679-88. [Özet] [Tam metin] [PDF]
- Gupta V, Toskes P. Diagnosis and management of chronic pancreatitis. Postgrad Med J 2005; 81: 491-7. [Özet]
- Schneider A, Whitcomb DC. Hereditary pancreatitis: a model for inflammatory diseases of the pancreas. Best Pract Res Clin Gastroenterol 2002; 16: 347-63. [Özet]
- Keiles S, Kammesheidt A. Identification of CFTR, PRSS1, and SPINK1 mutations in 381 patients with pancreatitis. Pancreas 2006; 33: 221-7. [Özet]
- Whitcomb DC, Gorry MC, Preston RA, Furey W, Sossenheimer MJ, Ulrich CD, et al. Hereditary pancreatitis is caused by a mutation in the cationic trypsinogen gene. Nat Genet 1996; 14: 141-5. [Özet]
- Whitcomb DC. Genetic predispositions to acute and chronic pancreatitis. Med Clin North Am 2000; 84: 531-47. [Özet]
- Cohn JA, Friedman KJ, Noone PG, Knowles MR, Silverman LM, Jowell PS. Relation between mutations of the cystic fibrosis gene and idiopathic pancreatitis. N Engl J Med 1998; 339: 653-8. [Özet] [Tam metin] [PDF]
- Sharer N, Schwarz M, Malone G, Howarth A, Painter J, Super M, et al. Mutations of the cystic fibrosis gene in patients with chronic pancreatitis. N Engl J Med 1998; 339: 645-52. [Özet] [Tam metin] [PDF]
- Witt H, Luck W, Hennies HC, Classen M, Kage A, Lass U, et al. Mutations in the gene encoding the serine protease inhibitor, Kazal type 1 are associated with chronic pancreatitis. Nat Genet 2000; 25: 213-6. [Özet]
- Okazaki, K. Autoimmune pancreatitis is increasing in Japan. Gastroenterology 2003; 125: 1557.
- Finkelberg DL, Sahani D, Deshpande V, Brugge WR. Autoimmune pancreatitis. N Engl J Med 2006; 355: 2670-6.
- Cohn JA, Bornstein JD, Jowell PS. Cystic fibrosis mutations and genetic predisposition to idiopathic chronic pancreatitis. Med Clin North Am 2000; 84: 621–31. [Özet]
- Warshaw AL, Banks PA, Fernàndez-Del Castillo C. AGA technical review: treatment of pain in chronic pancreatitis. Gastroenterology 1998; 115: 765-76.
- Malka D, Hamel P, Sauvanet A, Rufat P, O'Toole D, Bardet P, et al. Risk factors for diabetes mellitus in chronic pancreatitis. Gastroenterology 2000; 119: 1324-32. [Özet]
- Haaber AB, Rosenfalck AM, Hansen B, Hilsted J, Larsen S. Bone mineral metabolism, bone mineral density, and body composition in patients with chronic pancreatitis and pancreatic exocrine insufficiency. Int J Pancreatol 2000; 27: 21-7. [Özet]
- Chase CW, Barker DE, Russell WL, Burns RP. Serum amylase and lipase in the evaluation of acute abdominal pain. Am Surg 1996; 62: 1028-33. [Özet]
- Munoz A, Katerndahl DA. Diagnosis and management of acute pancreatitis. Am Fam Physician 2000; 62: 164-74. [Özet]
- Somogyi L, Ross SO, Cintron M, Toskes PP. Comparison of biologic porcine secretin, synthetic porcine secretin,and synthetic human secretin in pancreatic function testing. Pancreas 2003; 27: 230-4. [Özet]
- Keim V, Teich N, Moessner J. Clinical value of a new fecal elastase test for detection of chronic pancreatitis. Clin Lab 2003; 49: 209-15. [Özet]
- Remer EM, Baker ME. Imaging of chronic pancreatitis. Radiol Clin North Am 2002; 40: 1229-42. [Özet]
- Adler DG, Baron TH, Davila RE, Egan J, Hirota WK, Leighton JA, et al. For the Standards of Practice Committee of American Society for Gastrointestinal Endoscopy. ASGE guideline: the role of ERCP in diseases of the biliary tract and the pancreas. Gastrointest Endosc 2005; 62: 1-8.
- Makary MA, Duncan MD, Harmon JW, Freeswick PD, Bender JS, Bohlman M, et al. The role of magnetic resonance cholangiography in the management of patients with gallstone pancreatitis. Ann Surg 2005; 241: 119-24. [Özet]
- Freeman ML, DiSario JA, Nelson DB, Fennerty MB, Lee JG, Bjorkman DJ, et al. Risk factors for post-ERCP pancreatitis: a prospective, multicenter study. Gastrointest Endosc 2001; 54: 425–34. [Özet]
- Jacobson BC, Baron TH, Adler DG, Davila RE, Egan J, Hirota WK, et al. For the American Society for Gastrointestinal Endoscopy. ASGE guideline: the role of endoscopy in the diagnosis and the management of cystic lesions and inflammatory fluid collections of the pancreas. Gastrointest Endoscopy 2005; 61: 363-70.
- Hollerbach S, Klamann A, Topalidis T, Schmiegel WH. Endoscopic ultrasonography (EUS) and fine-needle aspiration (FNA) cytology for diagnosis of chronic pancreatitis. Endoscopy 2001; 33: 824-31. [Özet]
- Draganov P, Toskes PP. Chronic pancreatitis: controversies in etiology, diagnosis and Treatment. Rev Esp Enferm Dıg 2004; 96: 649-59. [Özet] [PDF]
- Büchler MW, Martignoni ME, Friess H, Malfertheiner P. A proposal for a new clinical classification of chronic pancreatitis. BMC Gastroenterol 2009; 9: 93. [Özet] [Tam metin] [PDF]
- Peter V Draganov. Pancreatic pseudocyst. World J Gastroenterol 2009; 15: 38-47. [Özet] [Tam metin]
- Owyang C, Louie DS, Tatum D. Feedback regulation of pancreatic enzyme secretion. Suppression of cholecystokinin release by trypsin. J Clin Invest 1986; 77: 2042-7. [Özet] [Tam metin] [PDF]
- Layer P, Jansen JB, Cherian L, Lamers CB, Goebell H. Feedback regulation of human pancreatic secretion. Effects of protease inhibition on duodenal delivery and small intestinal transit of pancreatic enzymes. Gastroenterology 1990; 98: 1311-9. [Özet]
- Vecht J, Symersky T, Lamers CB, Masclee AA. Efficacy of lower than standard doses of pancreatic enzyme supplementation therapy during acid inhibition in patients with pancreatic exocrine insufficiency. J Clin Gastroenterol 2006; 40: 721-5. [Özet]
- Gachago C, Draganov PV. Pain management in chronic pancreatitis. World Journal of Gastroenterology 2008; 14: 3137-48. [Özet] [Tam metin]
- Bhardwaj P, Thareja S, Prakash S, Saraya A. Micronutrient antioxidant intake in patients with chronic pancreatitis. Trop Gastroenterol 2004; 25: 69-72. [Özet]
- Morris-Stiff GJ, Bowrey DJ, Oleesky D, Davies M, Clark GW, Puntis MC. The antioxidant profiles of patients with recurrent acute and chronic pancreatitis. Am J Gastroenterol 1999; 94: 2135-40. [Özet]
- Moo Yoo B, Lehman GA. Update on Endoscopic Treatment of Chronic Pancreatitis.The Korean Journal of Internal Medicine 2009; 24: 169-76. [Özet] [PDF]
- Morton JM, Brown A, Galanko JA, Norton JA, Grimm IS, Behrns KE. A national comparison of surgical versus percutaneous drainage of pancreatic pseudocysts:1997-2001. J Gastrointest Surg 2005; 9: 15-20. [Özet]
- Kalady MF, Broome AH, Meyers WC, Pappas TN. Immediate and long-term outcomes after lateral pancreaticojejunostomy for chronic pancreatitis. Am Surg 2001; 67: 478-83.[Özet]
- Nealon WH, Matin S. Analysis of surgical success in preventing recurrent acute exacerbations in chronic pancreatitis. Ann Surg 2001; 233: 793-800. [Özet]
- Wiersema MJ, Hawes RH, Lehman GA, Kochman ML, Sherman S, Kopecky KK. Prospective evaluation of endoscopic ultrasonography and endoscopic retrograde cholangiopancreatography in patients with chronic abdominal pain of suspected pancreatic origin. Endoscopy 1993; 25: 555-64. [Özet]
- Cahen DL, Gouma DJ, Nio Y, Rauws EA, Boermeester MA, Busch OR, et al. Endoscopic versus surgical drainage of the pancreatic duct in chronic pancreatitis. N Engl J Med 2007; 356: 676-84. [Özet] [Tam metin] [PDF]
- Rosso E, Alexakis N, Ghaneh P, Lombard M, Smart HL, Evans J, et al. Pancreatic pseudocyst in chronic pancreatitis: endoscopic and surgical treatment. Dig Surg 2003; 20: 397-406. [Özet] [PDF]
- Jimenez RE, Fernandez-del Castillo C, Rattner DW, Chang Y, Warshaw AL. Outcome of pancreatico- duodenectomy with pylorus preservation or with antrectomy in the treatment of chronic pancreatitis. Ann Surg 2000; 231: 293-300. [Özet]
- Freelove R, Walling AD. Pancreatic cancer: diagnosis and management. Am Fam Physician 2006; 73: 485-92. [Özet] [Tam metin] [PDF]
- Andrada S, Marcel T, Mircea G, Teodora M, Radu S, Teodora P. Mortalitty risk factors in chronic pancreatitis. J Gastrointest Liver Dis March 2006; 15: 21-6.
- Thuluvath PJ, Imperio D, Nair S, Cameron JL. Chronic pancreatitis. Long-term pain relief with or without surgery, cancer risk and mortality. J Clin Gastroenterol 2003; 36: 159-65. [Özet]
- Ammann RW, Buehler H, Muench R, Freiburghaus AW, Siegenthaler W. Differences in the natural history of idiopathic (nonalcoholic) and alcoholic chronic pancreatitis: a comparative long-term study of 287 patients. Pancreas 1987; 2: 368-77. [Özet]
- Levy P, Milan C, Pignon JP, Baetz A, Bernades P. Mortality factors associated with chronic pancreatitis. Unidimensional and multidimensional analysis of a medical-surgical series of 240 patients. Gastroenterology 1989; 96: 1165-72. [Özet]
- Miyake H, Harada H, Ochi K, Kunichika K, Tanaka J, Kimura I. Prognosis and prognostic factors in chronic pancreatitis. Dig Dis Sci 1989; 34: 449-55. [Özet]
- Lowenfels AB, Maisonneuve P, Cavallini G, Ammann RW, Lankisch PG, Andersen JR, et al. Prognosis of chronic pancreatitis: an international multicenter study. International Pancreatitis Study Group. Am J Gastroenterol 1994; 89: 1467-71. [Özet]
Yazışma
Adresi: Dr. Gürhan ŞİŞMAN
Ataköy
5. kısım A-5 Blok No: 49 Bakırköy-İSTANBUL
E-posta:
sisman1981@hotmail.com